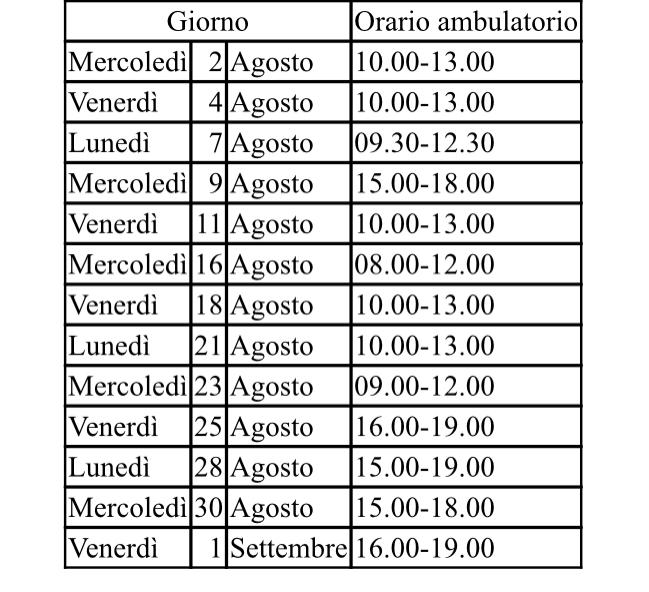
Tutto quello da sapere nell’intervista al presidente della società dei neurologi ospedalieri. A cura dell’Agenzia DIRE
Cos’è l’ictus? Chi sono i soggetti più esposti a questo tipo di evento neurologico? Riguarda solo la popolazione più anziana o anche i giovani? È vero che le donne ne sono colpite in maniera maggiore rispetto agli uomini? E ancora: quali sono i principali campanelli d’allarme? È possibile prevenirlo? Conta di più uno stile di vita salutare o la genetica? Una cattiva alimentazione e un eccessivo consumo di carne rossa possono considerarsi cause scatenanti? Infine: quali sono i principali trattamenti oggi a disposizione? In Italia esiste una rete solida per la presa in carico e la riabilitazione per i pazienti colpiti da ictus? A tutte queste domande ha risposto il dottor Luca Valvassori, presidente della SNO (Scienze Neurologiche Ospedaliere), nel corso di una intervista rilasciata alla Dire sul tema, che sarà uno degli argomenti al centro del 62esimo Congresso Nazionale della SNO, in programma a Firenze dal 27 al 30 settembre.

– Intanto, quanti tipi di ictus esistono?
“Esistono due tipi di ictus: l’ictus ischemico e l’ictus emorragico. Il primo rappresenta circa l’80% degli ictus ed è quello in cui si verifica l’occlusione di una arteria che porta sangue al cervello, con i relativi sintomi che sono diversi a seconda dell’arteria che viene colpita, quindi neurologicamente può avvenire la paralisi di un lato del corpo, la mancanza della parola oppure un deficit della vista, dell’equilibrio o anche della coscienza.
L’ictus ischemico ha diverse cause e colpisce prevalentemente le persone anziane, ma anche i più giovani. Questo perché, se è vero che in molti casi l’ictus è un problema di arteriosclerosi (quindi di placche sulle arterie) oppure di fibrillazione atriale (cioè delle aritmie cardiache che producono coaguli all’interno del cuore), nei giovani possono verificarsi le cosiddette ‘dissecazioni degli slaminamenti delle arterie’, prevalentemente delle carotidi, che possono appunto causare un ictus: in questi casi, laddove l’arteria si slamina, spesso al collo, produce dei coaguli che arrivano alla testa e chiudono le arterie”.
– Ma perché questo può verificarsi con più facilità nei giovani?
“Non si conosce ancora la causa, spesso potrebbe trattarsi di movimenti strani o di una fragilità congenita delle arterie, peraltro sconosciuta fin quando non si verifica l’ictus”.
Esiste la possibilità che l’ictus ischemico possa verificarsi anche nei bambini o persino nei neonati?
“È difficile che si verifichi un ictus ischemico nel neonato, può capitare nei bambini quando di solito ci sono delle malattie concomitanti che espongono a questo rischio, ma le casistiche per fortuna sono molto basse”.
– Le donne sono più esposte all’ictus rispetto agli uomini?
“Non in modo significativo, la patologia arteriosclerotica, che è una delle cause dell’ictus, una volta colpiva molto di più gli uomini rispetto alle donne, perché c’erano problemi di ipertensione ma anche di fumo e di qualità di vita. Oggi il trend si è abbastanza invertito, tanto che per esempio nei tumori polmonari, una volta ‘appannaggio’ degli uomini, oggi colpiscono almeno in pari grado uomini e donne. Lo stesso vale per l’ictus: non è mai stata dimostrata una vera differenza di genere in quello ischemico”.
– Facendo un passo indietro, che cosa accade invece con l’ictus emorragico?
“In questo caso si rompono delle piccole arterie all’interno del cervello, con la fuoriuscita di sangue all’interno del tessuto cerebrale, che va a creare un ematoma cosiddetto intraparenchimale, più tipico dell’iperteso o dell’iperteso misconosciuto. Sull’ictus emorragico purtroppo non c’è molto da fare, ma certamente se l’ematoma mette a rischio la vita bisogna toglierlo, anche se a volte questo crea dei gravi problemi, a volte per la sua sede non è operabile oppure a volte lo è ma lascia comunque degli strascichi”.
– Un capitolo a parte riguarda le emorragie subaracnoidee. Cosa sono?
“È quando il sangue esce nel ‘liquor’ che circonda il cervello e che, nella stragrande maggioranza dei casi, tra l’80-90%, è legato alla rottura di un aneurisma cerebrale. Gli aneurismi colpiscono almeno il doppio delle donne rispetto agli uomini, il perché è sconosciuto. Le emorragie subaracnoidee possono verificarsi in età relativamente giovane, la maggior parte colpisce persone dai 35 ai 55 anni, a volte prima ma raramente dopo. Questa è una patologia gravissima: un terzo delle persone muore subito prima che arrivi in ospedale, un terzo arriva in ospedale ma esce con dei deficit, un terzo riesce invece a tornare a fare la vita di prima”.
– Ma l’ictus (ossia ‘colpo’) è qualcosa di completamente imprevedibile? Oppure esistono dei campanelli d’allarme che possano far pensare che sia in arrivo?
“Se parliamo dell’ictus ischemico, questo a volte ha dei campanelli d’allarme che sono gli attacchi ischemici transitori, cioè gli stessi sintomi dell’ictus maggiore (come paresi, formicolii, vista, ecc.), ma che durano pochi secondi o pochi minuti e sono reversibili. La prevenzione in questi casi può essere messa in atto, ma è necessario che le persone non sottostimino i campanelli d’allarme. L’ictus emorragico, invece, soprattutto sulla rottura di aneurismi, a volte è preceduto da mal di testa improvvisi molto forti, che possono anche regredire. Se si ha la fortuna che l’aneurisma non si rompa in modo da provocare una emorragia massiva, è comunque necessario recarsi velocemente in ospedale. Ma anche in questo caso bisogna che paziente e medico non sottostimino l’episodio”.
– È possibile prevenire l’insorgenza dell’ictus attraverso uno stile di vita salutare oppure a contare è più la genetica?
“È un argomento complesso. Certamente per l’ictus ischemico, che colpisce molte più persone, probabilmente c’è una certa familiarità, come per l’arteriosclerosi e la pressione alta, ma se non è genetica è predisposizione. La persona in questi casi dovrebbe sottoporsi a qualche controllo, come pressione, glicemia o arteriosclerosi, ma dal punto di vista di quando possa accadere è difficile dare una prescrizione di vita. Anche sulla pressione alta si potrebbe discutere a lungo: alcuni cardiologi sono molto tassativi nel tenere la pressione normale, personalmente sarei molto più tollerante perché poi, nella pratica, vediamo che anche persone con pressioni normali possono essere colpite da ictus”.
– Tra le cause scatenanti dell’ictus, si sente parlare spesso di cattiva alimentazione e di eccesso nel consumo di carne rossa. È un falso mito?
“Direi nulla di certo, oggi si tende ad andare verso una certa limitazione del consumo di carne, che però ha molto più ruolo nei tumori piuttosto che nell’ictus. Semmai tra le cause scatenanti dell’ictus da arteriosclerosi hanno molto più ruolo i grassi, ma la dieta vale il 20-30% al massimo, tutto il resto siamo noi e cosa abbiamo ereditato. Non metterei di certo in relazione il consumo di carne con l’ictus”.
– Quali sono i principali trattamenti a disposizione per l’ictus?
“Parlando sempre dell’ictus ischemico ci sono due modalità di trattamento che sono però tempo-dipendenti, per cui è necessario arrivare in ospedale quando l’arteria si è chiusa da poche ore, altrimenti, nonostante l’arteria possa essere riaperta, il danno al cervello sarà comunque già stato provocato. La prima è attraverso un farmaco fibrinolitico che viene somministrato con una flebo entro le quattro ore e mezzo (in alcuni casi oggi anche entro le nove ore); la seconda è una pratica rivoluzionaria (esistente da circa sette/otto anni) che si chiama ‘trombectomia meccanica’, per cui noi possiamo andare all’interno delle arterie per asportare il trombo, ricanalizzando le arterie stesse. Se fatta in tempi brevi, questa pratica ha dei risultati notevolissimi”.
– Ma in Italia resta il problema delle presa in carico e della riabilitazione per i pazienti colpiti da ictus: è così?
“È un problema su cui tutta la sanità sta lavorando, perché la nostra vita media è aumentata, noi salviamo sempre più persone e quelle che prima morivano oggi non muoiono più, ma ovviamente vanno trattate. La fisioterapia è fondamentale e porta ad ottimi risultati, ma c’è un problema di saturazione, forse in alcune regioni più che in altre. Oggi c’è il grosso capitolo della spesa sanitaria che deve tenere in piedi ospedali e strutture di lungodegenza, quindi di degenza riabilitativa, che può essere anche di diversi mesi. E questo è un grande peso anche per le famiglie. Bisognerà trovare un sistema e oliare la macchina, che non sia più piena di inceppamenti come adesso”.